Rut Marega | area@ellitoral.com

Hay tres veces más posibilidades de necesitar un órgano que de ser donante
En Argentina, durante el año pasado, se realizó un trasplante cada 8 horas, pero cada 4 una persona ingresaba a la lista de espera. El Litoral dialogó con parte del equipo del Cudaio y del Hospital Cullen.
Hace más de 20 años que Martín Cuestas, director del Cudaio, vivió de cerca la donación. Su madre recibió dos trasplantes de córneas en cada ojo. Apenas se había recibido de médico y en la facultad nunca habían abordado el tema. A los pocos días de la operación, el doctor Pablo Maidana se acercó y le pidió que lo acompañe a una entrevista. En esa oportunidad, vivenció la solicitud de los órganos a la familia de un paciente que había fallecido. “Antes se le pedía autorización a la familia y tenía que estar presente un testigo. Ese día, fui yo el testigo”, relata el actual titular del Centro de Donación, Ablación e Implante de Órganos de Santa Fe.
Desde ese momento, Cuestas mantuvo contacto con el programa y tras recibirse de cirujano, aceptó la invitación de participar en el equipo del Cullen. Fue coordinador y ablacionista renal. En el 2012, tras el nombramiento de Maidana como titular del Cudaio pasó a ser sub jefe del equipo de trasplante renal del nosocomio y hace dos años, que asumió la posta de su mentor como director. Hace un mes y medio, le tocó la otra cara del programa. Su papá falleció y fue donante. “Muchos me preguntan por qué me metí tanto en este tema y es porque me tocó en mi historia”, responde el médico.
Antonela Baialardo decidió involucrarse en el programa viendo cómo trabajaba el equipo del Cudaio en el Hospital Cullen. Es médica cardióloga y realiza actualmente su segunda especialidad en terapia intensiva. Allí, recibió la invitación y hoy forma parte del equipo de procuración del nosocomio.
¿Cuándo se habla con los familiares?
“A partir del programa Glasgow 7 del Incucai, vamos detectando a los pacientes que potencialmente pueden evolucionar a la muerte encefálica. Vamos acompañando a las familias. Además, estamos con el terapista cuando les da los informes diarios para que nos vayan conociendo. Así, cuando llega el momento, los acompañamos en el duelo y en el proceso, y luego se ofrece la donación”, cuenta Baialardo. Los especialistas son enfáticos en aclarar que el pedido de donación se hace luego de dictaminada la muerte encefálica. Es decir, tiene que haber un diagnóstico firmado por el neurólogo.
“En el imaginario se cree que todos pueden ser donantes, sobre todo cuando se piensa en la cantidad de muertes que hay por accidentes de tránsito. Sin embargo, tienen que darse ciertos criterios para ser donantes, primero muerte encefálica, sin parada cardíaca y después, haber dado el consentimiento en vida o que lo den sus familiares”, detallar Cuestas.
¿Todos los órganos se pueden donar?
“Se pueden donar órganos o tejidos. Para donar órganos siempre es indispensable que ese paciente esté en terapia intensiva. El fallecimiento debe ser bajo criterios neurológicos, es decir, con muerte encefálica. En ese momento, el único órgano que se sigue moviendo por si solo es el corazón, el que le lleva sangre al resto de los órganos”, detalla Martín Cuestas. “En cambio, con la muerte cardíaca, lo único disponible para trasplante son los tejidos: las córneas, las válvulas cardíacas, los huesos y la piel. Estos tejidos se pueden ablacionar, extraer en cualquier lugar, en un domicilio particular, centro de salud u hospital. No es necesario que el paciente esté en la terapia intensiva”, aclara el titular del Cudaio.
“Cuando ya se hace el diagnóstico de la muerte encefálica y estamos ante un potencial donante, se realizan una serie de estudios para, primero, ver los antecedentes, las causas por las que ingresó, si tiene algún traumatismo en otro órgano. Luego, de rutina se hace un ecocardiograma para evaluar la función cardíaca, ecografías para ver el tamaño de los riñones y del hígado. Además, los terapistas debemos mantener en buen estado los órganos. Entonces, se hacen laboratorios seriados en donde vamos controlando que no se vayan deteriorando con el correr de las horas. Cuando se determina la muerte encefálica, uno va a contrareloj. Hay que cuidar esos órganos para que sean de la mejor calidad posible para el eventual receptor”, detalla la médica, Antonela Baialardo.
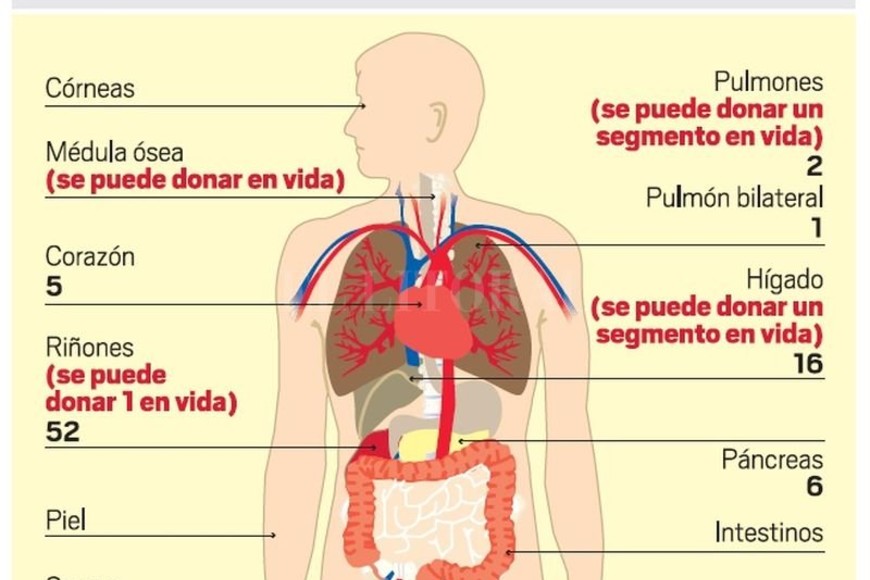
Un donante puede dar a 8 receptores: 2 riñones, 2 pulmones, 2 hígado, páncreas y corazón. “Esto es porque de los órganos pares se puede beneficiar a dos receptores. De cada donante, salen dos riñones y son para dos pacientes. Lo mismo pasa con los pulmones y las córneas. En el caso del hígado puede ser, siempre que sean pacientes pediátricos, dos porciones, es decir, dos receptores”, explica Cuestas. “En el caso de huesos (que se procesan y van a un banco), sirven para casos de amputados. Los huesos largos son para personas con tumores que necesitan un reemplazo óseo.
También, se procesa el tejido óseo para utilizar en distintas especialidades como la neurocirugía, lesiones de columna, odontología, lesiones, etc. Cada vez, se amplían más las utilidades de los tejidos”, asegura el titular del Cudaio.
En equipo
El tiempo y el trabajo en equipo son fundamentales en la donación de órganos y tejidos. “Hay un período que lo marca la viabilidad de cada órgano. En promedio, a partir de la muerte encefálica, pueden ser entre 6 y hasta 24 horas. Una vez que se ablaciona, cada órgano tiene un plazo de isquemia que es el tiempo que se puede tener para el traslado. Si es un corazón que se ablaciona acá y va a Jujuy, tenés tantas horas de viabilidad. Los riñones por lo general tienen más tiempo y el corazón y los pulmones menos”, explica Cuestas.
Además, el titular del Centro de Donación, detalla que por lo general, corazón y pulmones resisten hasta 4 horas, el hígado 6 horas y los riñones hasta 24. “Siempre cuanto antes se trasplante, mejor”, resalta. “Cuando el paciente dio su consentimiento en vida o lo da su familia, se cargan los datos en un sistema informático que es el Sintra, que es un orgullo tenerlo en la Argentina y lo maneja el Incucai. En base a los criterios de antigüedad en lista de espera, criterios antropométricos, biológicos y de compatibilidad, el Incucai arma la lista de los posibles receptores”, cuenta el médico.
Sin embargo, aclara que la decisión final, la toma el médico que tiene a cargo al paciente que necesita un órgano. “A veces no hay compatibilidad porque la persona no tiene las condiciones para recibirlo. Así se pasa al siguiente de la lista hasta llegar al compatible”, detalla Baialardo. Además, Cuestas explica que “en muertes traumáticas, interviene la justicia y es un juez el que determina la ablación y eso lleva su tiempo. Se hacen capacitaciones para entender que los tiempos son clave”, subraya.
El operativo de ablación y trasplante
Una vez que se determina la donación, los órganos no necesariamente quedan en Santa Fe. Por eso, se activa un protocolo donde, por un lado, están los médicos con el paciente donante y, por el otro, los profesionales que trasladarán los órganos. Se coordina para que los equipos que llevarán las donaciones a distintas partes del país donde están los receptores lleguen al mismo tiempo al aeropuerto. Se avisa a las autoridades de la aeroestación para que liberen las pistas en ese momento. Una ambulancia del Hospital Cullen busca a esos equipos médicos y se trabaja con la policía para que ayude a que el vehículo pueda transitar de la manera más fluida.
Lo mismo ocurre en el proceso inverso, una vez hecha la ablación, para que puedan llegar los médicos al aeropuerto con los órganos y llevarlos al destino donde se encuentra el receptor. En estos operativos intervienen más de 150 personas. Este operativo no solo se realiza en el Hospital Cullen sino que en cualquier centro de salud que cuente con terapia intensiva se puede concretar la ablación.
Voluntad de donar
“Siempre se respeta lo que dijo en vida la persona. Si no dijo nada, se le consulta a la familia si en vida había manifestado alguna voluntad de donar o no”, explica Martín Cuestas. “Hay que entender que cuando se dice que no a donar, no se le dice al programa, al Cudaio. Se le dice que no a muchas personas que pueden recibir esa donación”, opina.
“Nosotros queremos que todos sean donantes, pero no por obligación sino por tomar conciencia”, afirma el director del Centro de Donación. En el mismo sentido, la médica Baialardo relató a El Litoral que el mes pasado falleció un representante de la comunidad toba en Santa Fe y se respetó la decisión de su familia ya que en su cultura no está contemplada la donación de órganos. “Por eso, vamos a llevarle información. No es obligarlo, sino que tengan la información para tomar la decisión”, explicó Cuestas. “Todos somos parte y a todos nos puede tocar. Tenemos 3 veces más posibilidades de necesitar un órgano que de poder ser donante. Partiendo de esa base, ¿cómo uno no se va a interesar en el tema?, se pregunta el funcionario. Además, ejemplifica que en el caso de los riñones (uno de los órganos más requeridos en la lista de espera), es más frecuente padecer una enfermedad ya que hay factores clínicos que lo determinan como la obesidad, la diabetes o la hipertensión.
Encontrarle sentido al sin sentido
Los médicos hablan de las experiencias con las familias de los donantes. Aseguran que muchas, con el acto de donar superan el duelo, especialmente, cuando perdieron al ser querido en una muerte repentina como un accidente o un hecho de inseguridad. “Es un acto totalmente voluntario y solidario”, destaca el titular del Cudaio y agrega que el registro sigue siendo anónimo. “Soy familiar de donante y ya me sentí bien con la donación. Eso tiene explicación de cerrar el duelo y que no se genere un duelo patológico”, detalla Cuestas.
“El duelo es un proceso que todos debemos pasar y no crear una dependencia. Y eso cuenta para las dos partes. Tampoco hay que generar un compromiso en el receptor ya que no podría llevar la nueva vida con su nuevo órgano. Deja de ser un acto desinteresado si se busca conocer al receptor”, opina. No obstante, cuenta que hay personas que por fuera del sistema buscan esos datos y subraya que el Cudaio no brinda las identidades ni del donante ni del receptor.
Luego del trasplante, la vida del paciente cambia en los primeros meses porque debe tomar medicamentos antirechazos y cuidarse de las infecciones. “Después, se pueden reinsertar a la sociedad. Por ejemplo, un trasplantado renal puede salir sin tener que dializarse tres veces por semana, o el que necesitaba un trasplante cardíaco y tenía que estar en una cama sin moverse o dependiendo de una máquina. Les cambia la vida. Vuelven a hacer actividad deportiva, a trabajar, a la normalidad”, sostiene Baialardo.
Números que alientan
El titular del Cudaio, Martín Cuestas, relata que la lista de espera se amplía cada vez más. “El año pasado en Argentina, cada 8 horas se realizó un trasplante pero cada 4 horas ingresó un paciente a la lista de espera”, detalla. No obstante, en Santa Fe se logró amesetar el número de pacientes en las listas gracias a los donantes que hubo. “Los números en la provincia acompañan porque los resultados lo demuestran”, agrega Cuestas
Capacitación en comunicación de malas noticias
Los médicos realizan constantes encuentros con psicólogos y especialistas para prepararse y poder transmitir la noticia de un fallecimiento y luego, hablar de donación. “Ese momento es difícil. La entrevista con las familias a veces lleva horas”, explica Baialardo.
Por otra parte, Cuestas destaca el apoyo del gobierno provincial y del Ministerio de Salud. “Entienden que es un problema sanitario”, afirma el médico.
Además, se coordina con facultades de medicina y centros de salud donde se concretan capacitaciones. No obstante, reconocen que puertas adentro en las universidades y en el propio sistema de salud, hay un largo camino por recorrer. “Todos estamos obligados como médicos a avisar a la unidad de trasplantes para que los pacientes y sus familias puedan que tener la posibilidad de donar”, asegura la médica.
Derribar un mito
Respecto de la creencia de que se deja morir a un paciente, las autoridades del Cudaio son contundentes. “El mito de que no se atienden a los pacientes para que pueda ser donante no tiene fundamentos. Si no se lo atiende, el órgano es de mala calidad. Los médicos tienen que hacer todos los esfuerzos y atender a la persona de la mejor manera, primero para intentar salvarla. Un donante de alta calidad es un indicador de que tuvo una atención de excelencia en el intento por salvarle la vida”, destaca Martín Cuestas, director del Centro de Donación y Ablación de la provincia.
DONAR EN VIDA
Existe la posibilidad, en Argentina, del donante en vida, tanto de ciertos órganos como así también de sangre y médula. En el caso de los órganos, se puede donar, siempre que exista compatibilidad, riñón, pulmón y parte del hígado. Según la opinión de Martín Cuestas, no debiera existir el donante vivo. “No es que no sirva, sino que el donante pasa por una cirugía y significa ciertos riesgos. Esto se soluciona si todos fuéramos donantes. Si eso pasara, no sería necesario la donación en vida”.













