El hígado graso no alcohólico (HGNA) es la enfermedad hepática crónica más frecuente en todo el mundo, con una prevalencia estimada de 20-30% en la población general.
Hígado graso: entre el 20 y el 30% de la población mundial padece esta enfermedad hepática
La causa puede deberse a ciertas condiciones de salud, los genes, la dieta y el aparato digestivo podrían hacer a la persona más propensa a desarrollar enfermedad del hígado graso no alcohólica.
Estas cifras están basadas en una revisión sistemática que incluyó estudios que enrolaron más de 8 millones de individuos en 22 países, en los cuales se analizó la presencia de la enfermedad por estudios de imágenes, como ecografía o tomografía computada.
Además, la frecuencia está aumentando, asociado a la prevalencia creciente de sobrepeso/obesidad, síndrome metabólico y diabetes a nivel global.
El hígado graso y sus causas
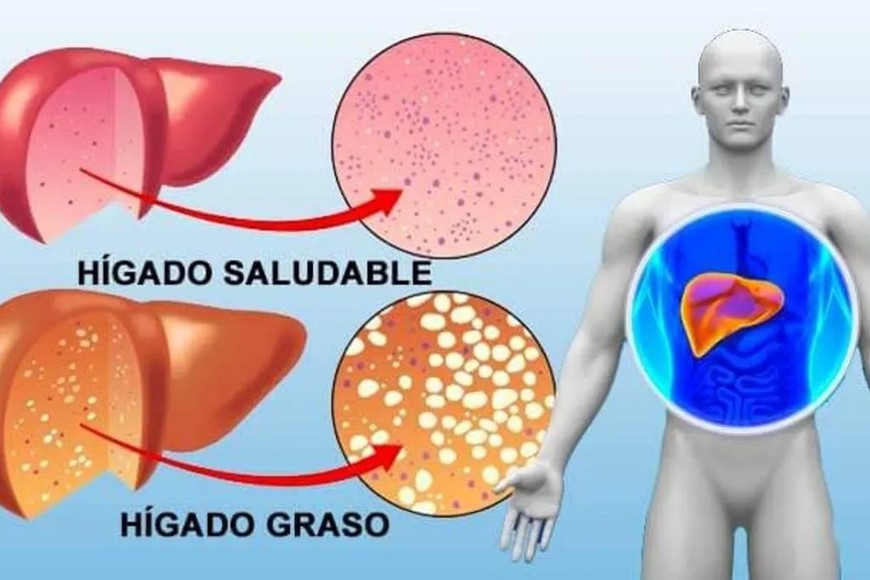
Eduardo Fassio (M.N. 63.149), especialista en Hepatología y en Gastroenterología y jefe del Servicio de Gastroenterología del Hospital Nacional Profesor Alejandro Posadas, explicó a TN que la enfermedad por hígado graso es una afección en la que se acumula grasa en el hígado. Hay dos tipos principales:
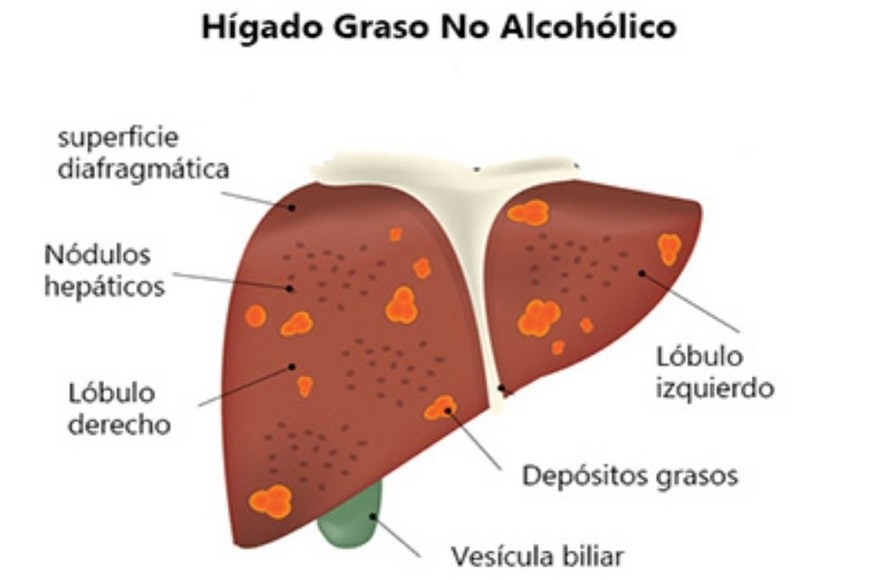
Enfermedad del hígado graso no alcohólico.
En ese sentido, el especialista sostuvo que la causa de la enfermedad es multifactorial, teniendo un rol muy importante “los factores genéticos y la hiperalimentación que lleva a la obesidad central y a la disfunción del tejido adiposo, que produce un aumento de la llegada de ácidos grasos al hígado”.
“Esto se asocia a insulino-resistencia (con el consecuente riesgo aumentado de diabetes) y a cambios en la microbiota (población de bacterias que habitan el intestino de las personas). El sedentarismo también hace su aporte”, advirtió.
El espectro clínico y el pronóstico de la enfermedad es amplio. “La mayor proporción de pacientes tiene la llamada esteatosis simple, que suele tener una evolución benigna y no conduce en general a consecuencias por la hepatopatía, pero un porcentaje menor presenta esteatohepatitis no alcohólica, que puede progresar a la cirrosis y todas sus complicaciones. Aunque sólo una proporción menor de los pacientes con HGNA vayan a evolucionar a la cirrosis, dado el enorme número de personas que están afectadas en todo el mundo, se estima que esta será la primera causa de necesidad de trasplante hepático en el futuro”, precisó.
Síntomas del hígado graso
Como suele suceder con todas las enfermedades hepáticas crónicas, los pacientes afectados en general no manifiestan síntomas y el diagnóstico comienza con el hallazgo de alteraciones en los análisis de sangre (enzimas del hepatograma) o en la ecografía en chequeos de rutina.
“Es muy recomendable que los médicos que atienden a pacientes con diabetes, obesidad o síndrome metabólico pesquisen esta enfermedad, dado que no ocasiona síntomas durante su progresión desde las etapas tempranas a las avanzadas, como la cirrosis”, dijo.
El especialista explicó que la distinción entre las dos variantes mencionadas (esteatosis simple y esteatohepatitis) sólo puede hacerse, hasta el momento, por el estudio de la biopsia hepática, que es un procedimiento invasivo. Sin embargo, es conocido que lo que va a marcar el pronóstico de la enfermedad hepática es lo que se llama fibrosis, que es esa “cicatrización” del tejido hepático que puede producirse en todas las hepatopatías crónicas y cuyo grado máximo es la cirrosis.
Afortunadamente, existen algunos métodos no invasivos que el médico puede utilizar para evaluar periódicamente si la fibrosis hepática de su paciente está aumentando o no. Éstos incluyen sistemas de puntuación (scores) que están basados en análisis usualmente disponibles, como las enzimas del hepatograma, el recuento de plaquetas, la edad del paciente, entre otros; y diferentes tipos de elastografía, que son estudios que evalúan la rigidez hepática (como un subrogante de la fibrosis).
“Si estos métodos no invasivos arrojan resultados bajos (por debajo de ciertos niveles conocidos por estudios previos), el médico tratante puede darle al paciente la información de que es muy poco probable que haya complicaciones hepáticas en el corto/mediano plazo y enfocarse en tratar de corregir las comorbilidades que suelen coexistir como la obesidad o las alteraciones en los lípidos (colesterol, triglicéridos) o en prevenir la diabetes”, sostuvo.
En cambio, si los tests no invasivos mostraran resultados por encima de ciertos niveles, el riesgo de fibrosis avanzada/cirrosis es mayor y se debería consultar al especialista hepatólogo para evaluar posibilidades terapéuticas y prevención de complicaciones.
Ya sea que el paciente tenga un hígado graso con fibrosis ausente o leve (con bajo riesgo de complicaciones hepáticas) o severa/cirrosis (con alto riesgo de complicaciones hepáticas), “hay que saber que por tratarse de una persona que suele tener rasgos del síndrome metabólico (diabetes, obesidad, hipertensión arterial, alteraciones en los lípidos), es propenso a padecer de aterosclerosis arterial y problemas vasculares como infarto de miocardio o accidente cerebrovascular. Por lo tanto, es muy importante el abordaje interdisciplinario y la corrección de estas múltiples alteraciones, que son casi siempre asintomáticas”.

Tratamientos para el hígado graso
Pese a que se están investigando muchos medicamentos que actúan a diferentes niveles sobre los mecanismos de la enfermedad, aún no se ha aprobado ningún fármaco para su uso clínico por parte de las autoridades regulatorias como la FDA (en Estados Unidos) o la EMA (en Europa).
“En cambio, existe mucha evidencia científica de que el descenso de peso sostenido en el tiempo se asocia a mejoras significativas en las lesiones hepáticas. Cuando se alcanza una reducción de 5% en el peso (con respecto al basal), se observa una disminución en la cantidad de grasa en el hígado; mientras que con descensos de 7-10% se obtienen reducciones de la inflamación y hasta de la fibrosis, que es el hallazgo más importante. Lamentablemente, es sabido que a los pacientes les resulta difícil sostener la pérdida de peso en el tiempo. Aún dentro de estudios científicos, donde los pacientes están mejor controlados, la proporción de individuos que alcanzan una reducción igual o mayor que 10% de su peso basal es de sólo 10%”, reveló el especialista.
Varios estudios han comparado a diferentes tipos de dieta (por ejemplo, baja en grasas o baja en hidratos de carbono, etc.) y no se ha demostrado que haya alguna que sea mejor que la otra. La llamada dieta mediterránea, que se caracteriza por ser rica en frutas, vegetales, granos enteros, grasas monoinsaturadas (aceite de oliva) y poliinsaturadas (pescados) y baja en grasas saturadas (carne roja) y alimentos procesados (grasas trans) “es atractiva porque no sólo reduce la grasa hepática, sino que también puede prevenir complicaciones cardiovasculares”. La asociación de dieta hipocalórica con ejercicio moderado, tanto aeróbico como de resistencia, es recomendada por las principales sociedades científicas.
Por último, el especialista concluyó: “En los pacientes que tienen una obesidad mórbida y reciben una cirugía bariátrica (para bajar de peso), esto se asocia en general a una mejora significativa de la enfermedad hepática durante el seguimiento. Pero, hasta el momento, el hígado graso en sí mismo no está aceptado como una indicación de efectuar una cirugía bariátrica. Existen algunos medicamentos que están aprobados para tratar la diabetes y que causan reducción significativa del peso en los pacientes (por ejemplo, semaglutida) y que han mostrado resultados promisorios sobre el hígado graso en ensayos de fase 2″.
En tanto, actualmente se están realizando múltiples ensayos de los conocidos como de fase 3, para analizar la eficacia y la seguridad de estos y varios otros tipos de medicamentos en pacientes con hígado graso no alcohólico.











