Las superbacterias resistentes a los antibióticos causaron más muertes que el HIV y la malaria en 2019: causan más de 1,2 millones de fallecimientos anuales en el mundo. Según un estudio publicado en The Lancet, se prevé que para 2050 serán las responsables de millones de decesos.
Las superbacterias resistentes a los antibióticos causan más de un millón de muertes al año
Según un estudio publicado en The Lancet, se prevé que para 2050 serán las responsables de millones de decesos. Un infectólogo explica de qué se trata.
La resistencia a los antimicrobianos ocurre cuando los gérmenes como las bacterias y los hongos son capaces de combatir a los medicamentos que fueron diseñados para matarlos. El problema no es nuevo, pero la atención ha aumentado en medio de preocupaciones sobre la falta de nuevos fármacos para combatir los gérmenes.
Las superbacterias resistentes a los antibióticos causaron más muertes que el HIV y la malaria
Pero ¿qué son las superbacterias? El infectólogo, doctor en Medicina e investigador científico Antonio Montero (M.P. 8.249) explicó que son las mismas bacterias de siempre que desarrollan resistencia a los antibióticos. “El principal problema es el uso irracional de antibióticos, es decir, la prescripción de antibióticos que no es sensata ni está dictada por la razón médica. Por ejemplo, recetar antibióticos ante cualquier dolor de garganta, resfrío o paciente con covid”.
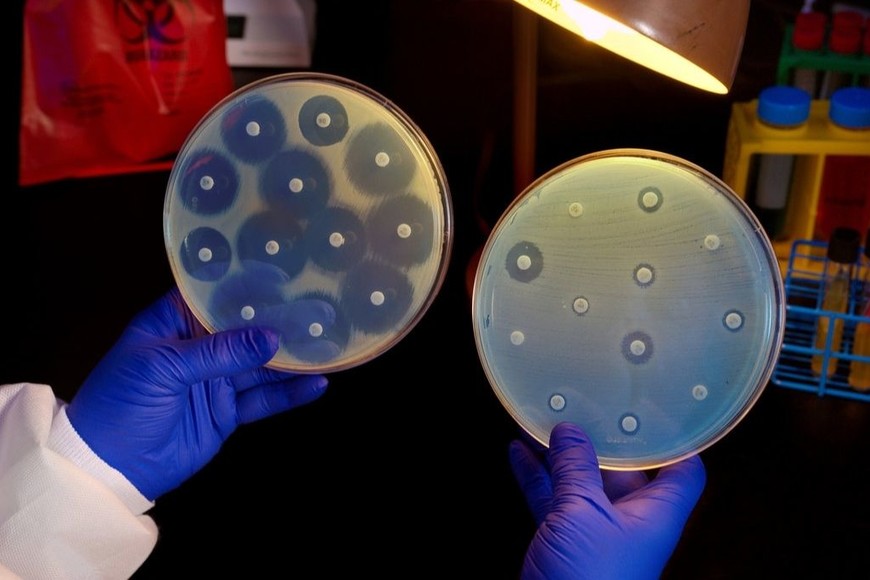
Para el especialista, el segundo motivo es más problemático, ya que muchos antibióticos se descubrieron en los años setenta, pero hay muy pocos hallazgos de antibióticos nuevos. “El antibiótico tiene un blanco que es la bacteria a la cual va dirigida. No hay ningún antibiótico que mate a todas las bacterias. Pueden ser de amplio o reducido espectro. Además, todo antibiótico tiene un sitio de acción, es decir, tienen que llegar al lugar donde están las bacterias para poder actuar. El sitio de acción puede ser resistente, dificultar o complicar la llegada del antibiótico por motivos como la inflamación, la acumulación de tejido fibrótico, la presencia de pus, que hace que llegue en dosis insuficientes”, precisó.
El impacto del uso indebido de antibióticos
Montero explicó que, si los antibióticos se usan innecesaria o indebidamente, las bacterias comunes que están en el organismo se ven afectadas: algunas mueren y otras sobreviven porque ven favorecido su desarrollo. “Las más sensibles mueren y las más resistentes sobreviven. Es por eso que el organismo va produciendo cepas bacterianas que son resistentes y que luego son eliminadas al medio donde siguen infectando a otras personas”, señaló.
Para él, el ejemplo más dramático es de la penicilina con el Staphylococcus aureus. “La primera vida que salvó la penicilina era la de un paciente que estaba infectado por una sepsis por Staphylococcus aureus, una bacteria anaerobia facultativa, grampositiva, productora de coagulasa, catalasa, inmóvil y no esporulada. Así como fue milagrosa en su momento, en la actualidad esta bacteria es resistente a la penicilina. Por el contrario, hay bacterias que no generan resistencia alguna frente a la penicilina como el Treponema pallidum (sífilis)”.
“Hay mecanismos de transmisión de bacterias que hacen de amplificadores porque permiten que una bacteria resistente le transmita esa resistencia a otras bacterias de la misma especie. Esa es la explicación del desarrollo de la resistencia bacteriana. El uso excesivo e irracional de antibióticos potencia esto. Solo deben usarse cuando hay indicación médica y durante el tiempo prescripto por el especialista”, argumentó.
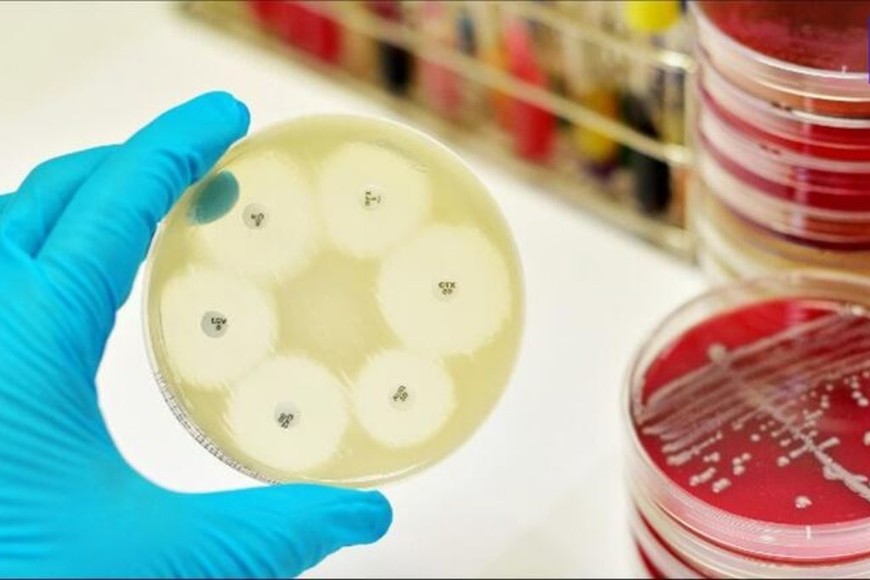
A quiénes afectan las superbacterias
Según dijo Montero, afectan principalmente a las personas cuyas defensas no ayudan a completar el trabajo de los antibióticos: los adultos mayores, pacientes con diabetes, HIV, con insuficiencia renal y/o hepática, que son más proclives a desarrollar infecciones.
“Los lugares donde proliferan estas bacterias son los hospitales, sobre todo en las internaciones. En ese sentido, no son lugares seguros porque están colonizados por bacterias extraordinariamente resistentes que invaden el medioambiente y que pueden infectar a los pacientes internados con el sistema inmunológico debilitado. Las bacterias resistentes están muy asociadas con las internaciones y las intervenciones quirúrgicas. El uso de catéteres, sondas y vías intravenosas -además de las cirugías- favorecen la presencia de infecciones al romper la barrera cutáneo-mucosa que nos protege de las infecciones”, aseveró.
Generalmente -señaló- las bacterias multirresistentes gramnegativas (aquellas que no se tiñen de azul oscuro o de violeta por la tinción de Gram, y lo hacen de un color rosado tenue), son problemáticas, como sucede con la Escherichia coli y Acinetobacter baumanmii.
“La Acinetobacter baumanmii es un problema porque se ha vuelto resistente prácticamente a todo. En más de una ocasión, ha obligado a destruir una sala entera de terapia intensiva con un alto grado de infección, teniendo que sacar revoques y pisos y volviendo a construir todo de cero”, contó.
Y agregó: “En condiciones ideales, el porcentaje de infecciones hospitalarias no debería superar el 5%, pero eso casi nunca se logra. El hecho de que el porcentaje de infecciones hospitalarias supere esa cifra, aumenta exponencialmente el riesgo de que ocurra localmente resistencia bacteriana a múltiples antibióticos. Es así que van surgiendo bacterias más resistentes a muchos antibióticos”.
“Finalmente, el hecho de que la población mundial sea cada ves más longeva es un factor que hace que tenga más incidencia la infección con bacterias con múltiples resistencias y que sean cada vez una causa más importante de muerte”, concluyó el especialista.











